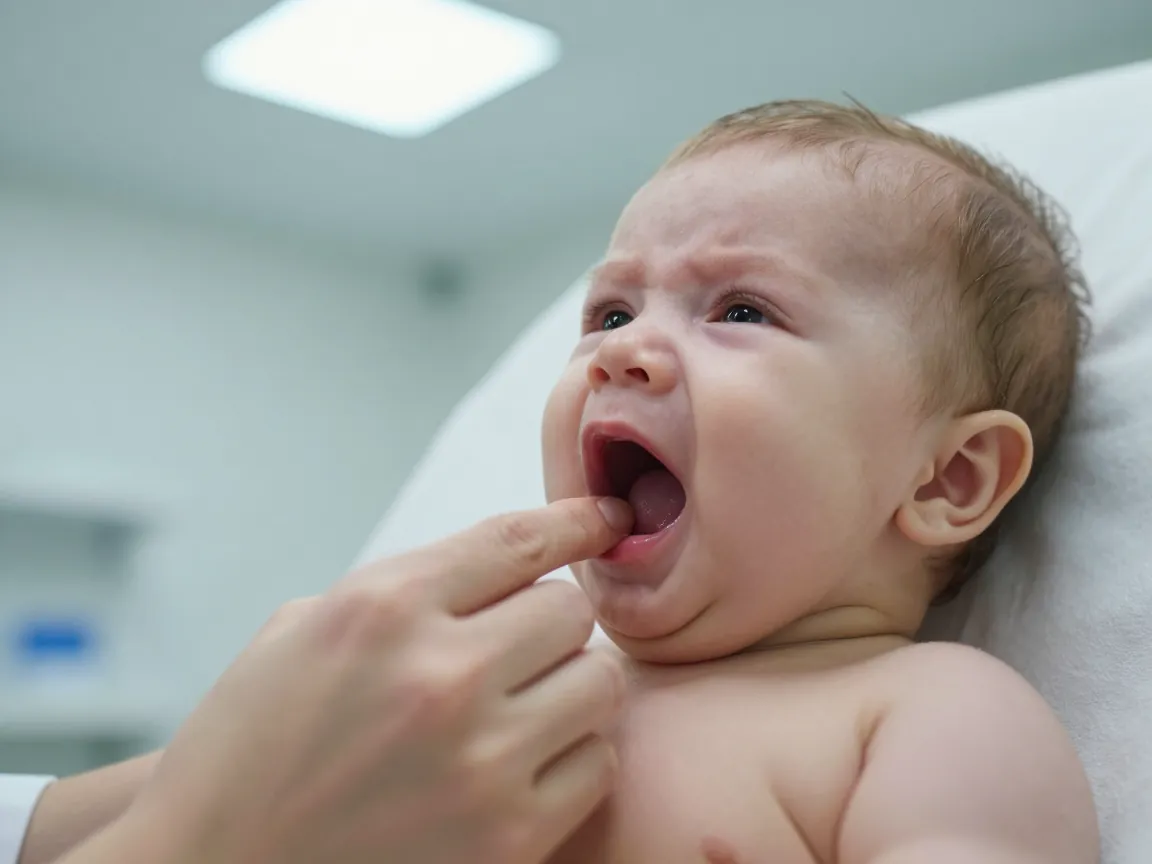
Boğmaca yıllarca "geçmişte kalmış bir hastalık" zannedildi. Oysa 2024-2026 yılları arasında Türkiye, ABD, İngiltere ve Avrupa'nın büyük bölümünde boğmaca vaka sayıları 5-10 kat arttı. En çok ölen yaş grubu hâlâ aynı: henüz tek doz aşı bile olmamış <3 ay bebekler. Bu yaşta öksürük krizi sırasında bebeğin morarması (siyanoz) ya da nefesinin durması (apne) saniyeler içinde gelişebilir; aile çoğu zaman "soğuk algınlığı" sandığı bir tabloyla acil servise vardığında bebek yoğun bakımda yatıyor olabilir.
Bu yazıda boğmacayı sıradan üst solunum yolu enfeksiyonundan ayıran o klasik "tıslayan koklayan ses" (whoop) ve kusma sonrası öksürük tablosunu, üç klinik evreyi, <6 ay bebekte özel risk profilini, antibiyotik seçimini (azitromisin / klaritromisin), Türkiye 2024 aşı takvimini, gebelikte 27-36 hafta arası Tdap aşısının neden hayat kurtardığını ve kokon stratejisini (yakın temasın aşılanması) uçtan uca anlatıyoruz. Yazı; CDC, WHO, AAP (American Academy of Pediatrics), Türk Pediatri Kurumu ve Sağlık Bakanlığı Genişletilmiş Bağışıklama Programı (GBP) önerileriyle uyumludur.
Acil servis sebebi olabilecek belirtiler:** <6 aylık bebekte 1 haftadan uzun süren öksürük, kriz sırasında morarma (siyanoz), kusma sonrası öksürük, kısa nefes durmaları (apne), beslenememe, dudaklarda mavileşme. Bu bulgulardan herhangi biri varsa derhal acil servise başvurun. Bu yazı bilgilendirme amaçlıdır, hekim muayenesinin yerini tutmaz.
Boğmaca Nedir? Bordetella Pertussis Bakterisinin Kısa Hikâyesi
Boğmaca, halk arasında "eski hastalık" diye bilinse de aslında çağdaş bir tehdit. Hastalığın etkeni boğmaca bakterisi (Bordetella pertussis) adlı küçük bir bakteridir. Bakteri solunum yolundan damlacık yoluyla bulaşır; bir öksürük krizi sırasında bakteri 2-3 metreye kadar yayılır. Aşılı çocuk sayısı azaldığında ya da toplumsal bağışıklık zayıfladığında epidemi (salgın) hızla geri döner.
Bakteri, soluk borusu ve bronş yüzeyindeki tüycüklü hücrelere yapışır, "pertussis toksini" üretir ve hücreleri yıpratır. Bu nedenle öksürük; klasik bir "soğuk algınlığı öksürüğü" değil, "krizli, ardışık, bitmek bilmeyen ve sonunda derin bir nefes alma sesi" şeklinde duyulur. İşte o derin nefese tıbbi dilde "tıslayan koklayan inhalasyon" ya da Türkçeye geçen şekliyle *whoop* denir.
Boğmacanın 3 temel klinik özelliği:
1. Çok uzun süreli öksürük: 2 hafta, 6 hafta, hatta 100 güne (Çin'de "yüz günlük öksürük" lakabı buradan gelir) kadar süren krizli öksürük
2. Kusma sonrası öksürük (post-tussive emezis): Öksürük krizi sonunda bebek/çocuk besinlerini çıkarır
3. Kriz arasında bebek normal görünür: Ateş genelde yoktur ya da çok düşüktür; kriz aralarında bebek "iyi" görünebilir, bu da aileyi yanıltır
Türkiye ve Dünyada 2024-2026 Boğmaca Yükselişi: Neler Oluyor?
Pandemi boyunca uygulanan maske, mesafe ve okul kapatma politikaları boğmaca dahil pek çok damlacıkla bulaşan hastalığı kısa süreliğine baskıladı. Ancak 2023 sonundan itibaren bu hastalıklar "rebound" yaparak geri döndü. CDC verilerine göre ABD'de 2024 yılında raporlanan vaka sayısı 2023'ün 5 katından fazlaydı. Avrupa CDC (ECDC) ise 2024'te 30'dan fazla ülkede pertussis salgını bildirdi.
Türkiye'de boğmaca, Sağlık Bakanlığı Bulaşıcı Hastalıklar İhbar Sistemi'nde "bildirimi zorunlu" hastalıklar arasındadır. 2024-2025 sezonunda da Türkiye'de okul çağı çocuklarında ve bebeklerde boğmaca vaka artışı raporlanmıştır.
CDC (ABD Hastalık Kontrol Merkezi) — 2024 Boğmaca Açıklaması:** "Pertussis vakaları pre-pandemik döneme kıyasla belirgin şekilde arttı; en yüksek hastane yatış oranı 6 aydan küçük bebeklerde gözleniyor. Gebelikte üçüncü trimesterde Tdap aşısı yapılması ve yakın temasın aşılanması (kokon stratejisi) bebek ölümlerini azaltmada en etkili koruyucu adımdır."
Yükselişin başlıca nedenleri:
- Pandemide ertelenen rutin aşılar (kaçırılmış doz birikimi)
- Aşı tereddüdü ve yanlış bilgi dolaşımı
- Bağışıklığın zamanla zayıflaması (DTaP/Tdap aşısı ömür boyu değil, ~5-10 yıl korur)
- Pandemi sonrası sosyal yoğunluğa hızlı dönüş
Hastalığın Üç Evresi: Kataral, Paroksismal, Konvalesan
Boğmaca tek bir tablo değil; üç ayrı evrede ilerler. Her evrenin süresi ve bulguları farklıdır. Bu evreleri bilmek, doğru zamanda doktora gitmek için kritiktir.
EvreSüreBelirtilerBulaştırıcılık
Kataral evre (başlangıç)
1-2 hafta
Hafif ateş, burun akıntısı, hapşırık, kuru öksürük — sıradan üst solunum yolu enfeksiyonu (soğuk algınlığı) gibi görünür
EN BULAŞICI evre — fakat klinik tanı bu evrede çok zor
Paroksismal evre (krizli evre)
2-6 hafta (uzayabilir)
Krizli, ardışık, nefes alamadan üst üste gelen öksürük; sonunda derin tıslayan ses (whoop); kusma; yüzde kızarma/morarma; kriz arası bebek normal
Bulaştırıcılık devam eder (özellikle ilk 2 hafta)
Konvalesan evre (iyileşme evresi)
2-6 hafta (toplam hastalık 3 ay sürebilir)
Krizler seyrekleşir, şiddetlenir, sonra söner. Yeni bir solunum enfeksiyonu olursa öksürük geri dönebilir
Bulaştırıcılık genellikle bitmiştir
Önemli bir tıbbi gerçek: boğmacanın en bulaşıcı olduğu kataral evrede tanı koymak çok zordur, çünkü tablo sıradan grip-soğuk algınlığı gibi görünür. Çocuk paroksismal evreye girip klasik "whoop" sesi çıkardığında ise hastalığı çoktan etrafa yaymıştır. Bu, salgını yavaşlatmanın neden bu kadar zor olduğunun da cevabıdır.
Klasik Belirti: "Tıslayan Koklayan" Whoop, Apne ve Kusma

Boğmaca öksürüğünü diğer çocukluk öksürüklerinden ayıran üç klinik işaret vardır:
1) Tıslayan koklayan inhalasyon sesi (whoop)
Bebek/çocuk arka arkaya 10-20 öksürük krizini hiç nefes almadan çıkarır. Sonunda akciğerlerine hava çekmek için derin ve tiz bir nefes alır; bu nefes "hiii-aaaa" ya da "horoz ötmesine benzer" şekilde tarif edilir. Tıbbi adı *inspiratuar stridor* veya *whoop*. Ancak: <6 ay bebeklerde whoop sesi sık duyulmayabilir; onlar yorgun düşer ve nefes alamadan apne (nefes durması) tablosuna geçebilir. Bu yüzden whoop'un olmaması "boğmaca değil" demek değildir.
2) Apne (kısa süreli nefes durması)
Apne yani kısa süreli nefes durması, <6 ay bebeklerde boğmacanın en sık ve en tehlikeli bulgusudur. Bebek 5-15 saniye nefes almaz, dudakları morarabilir (siyanoz), uykuda da olabilir. Bu durum saniyeler içinde solunum durmasına ilerleyebilir. Apne tek başına bile yatış endikasyonudur (kriteri).
3) Kusma sonrası öksürük (post-tussive emezis)
Klasik tablo: bebek emiyor, bir öksürük krizi başlıyor, ardı ardına 10-15 öksürük, ardından "klasik öğürtü" ve kusma. Tek bir grip-bronşit "ateşle birlikte değilken kusarak biten öksürük" yaratmaz; bu kombinasyon boğmacayı çok güçlü düşündürür.
BulguSıradan üst solunum enfeksiyonuBoğmaca (pertussis)
AteşGenelde varGenelde yok ya da çok düşük
Süre7-10 günSıklıkla 3 hafta+, hatta 100 güne kadar
Öksürüğün karakteriDüzensiz, gevşekKrizli, ardışık, üst üste, nefes almadan
KusmaNadirÇok sık (post-tussive)
Whoop sesiYokKlasik (büyük çocukta) — bebekte olmayabilir
Apne (nefes durması)Yok<6 ay bebekte yaygın
Kriz arası bebekHâlsiz, ateşli görünürGenellikle "iyi" görünür — yanıltıcı
<6 Ay Bebeklerde Özel Risk: Apne, Yoğun Bakım, Ölüm
Boğmaca tüm yaşları etkiler ama ölümcül seyrettiği yaş grubu <6 aylık (özellikle <3 ay, henüz aşı serisini tamamlamamış) bebeklerdir. Bu yaşta:
- Hava yolları çok dar, mukus tıkacı solunumu çabuk durdurur
- Apne (nefes durması) klasik bulgudur; bazen tek bulgu olabilir
- Akciğer iltihabı (pnömoni) hızlı gelişir
- Beslenme bozulur, kilo kaybı başlar
- Akciğer damarlarında basınç artışı (pulmoner hipertansiyon) ölümcül seyredebilir
CDC verilerine göre boğmacaya bağlı ölümlerin %90'ından fazlası <3 ay bebeklerde görülür. Bu yaş grubunda hastane yatış oranı %50'yi geçer. Bu nedenle kokon stratejisi (yakın temasın aşılanması) ve gebelikte üçüncü trimester Tdap aşısı dünya çapında zorunlu görülen iki temel önlemdir.
WHO (Dünya Sağlık Örgütü) — Pertussis Position Paper (2024 güncellemesi):** "Boğmaca her yıl dünyada yaklaşık 160.000 ölümün sorumlusudur ve bu ölümlerin büyük kısmı 6 aydan küçük bebeklerdir. Gebelikte üçüncü trimesterde Tdap aşısı yapılması, yenidoğanı pertussise karşı koruyan en etkili tek müdahaledir."
Tanı: Kültür, PCR, Seroloji
Boğmaca tanısı klinik şüpheyle başlar; ancak laboratuvar onayı gereklidir. Üç temel test vardır:
TestHangi evrede en duyarlı?AvantajDezavantaj
Kültür (nazofarengeal sürüntü)
Kataral - paroksismal başlangıç (ilk 2 hafta)
Altın standart; %100 özgül
Yavaş (3-7 gün); duyarlılık düşük; geç dönemde negatif
PCR (nazofarengeal sürüntü)
İlk 4 hafta
Hızlı (24-48 saat); yüksek duyarlılık
Antibiyotikten sonra negatif çıkabilir; ileri evrede güvenilirliği düşer
Seroloji (kanda IgG-PT)
Geç paroksismal — konvalesan (3-12 hafta)
Geç dönemde tek pozitif kalan test
Aşıdan sonraki ilk yıl yorumu zor; bebekte güvenilir değil
Türkiye'de pratik yaklaşım: Bebekte/çocukta klinik şüphe varsa nazofaringeal PCR ilk seçenektir. Geç başvurularda (>4 hafta öksürük) seroloji kullanılır. Tanı kesinleşmeden de tedaviye başlanabilir; çünkü antibiyotik bulaştırıcılığı kırar.
Tedavi: Antibiyotik Seçimi (Azitromisin / Klaritromisin)
Boğmaca tedavisinde antibiyotiğin iki amacı vardır:
1. Bulaştırıcılığı kırmak (kökenli amaç — toplum sağlığı)
2. Erken evrede başlanırsa hastalığın seyrini kısaltmak (geç başlanırsa öksürük krizleri zaten devam eder)
İlk tercih ilaçlar makrolid grubudur. Yaşa göre seçim çok önemlidir:
Yaşİlk tercih antibiyotikDoz / SüreNotlar
<1 ay (yenidoğan)
Azitromisin
10 mg/kg/gün × 5 gün
Bu yaşta eritromisin pilor stenozu (mide çıkışı tıkanıklığı) riskini ciddi artırdığından KONTRENDİKEDİR. Azitromisin tek güvenli seçenektir.
1-6 ay
Azitromisin
10 mg/kg 1. gün, sonra 5 mg/kg/gün × 4 gün (toplam 5 gün)
Klaritromisin de kullanılabilir, ama azitromisin tolerans açısından önde
>6 ay - büyük çocuk
Azitromisin veya Klaritromisin
Azitromisin 10 mg/kg/gün × 5 gün VEYA Klaritromisin 15 mg/kg/gün × 7 gün
Makrolid intoleransı varsa Trimetoprim-Sulfametoksazol (TMP-SMX) — 2 ay+ kullanılabilir
Erişkin / gebe
Azitromisin
500 mg 1. gün, 250 mg 2-5. günler
Gebelikte güvenli kabul edilir
Önemli: Antibiyotik öksürüğü mucizevi şekilde kesmez. Erken (kataral evrede) başlanırsa hastalığı hafifletir; paroksismal evrede başlanırsa hastalığın seyrini kısaltmaz, sadece bulaştırıcılığı keser. Ailelere bunu açıklamak şart, aksi takdirde "ilaç işe yaramadı, başka ilaç verin" baskısı oluşur.
Bulaştırıcılık ne zaman biter?
Antibiyotik tedavisinin 5. gününden itibaren bebek/çocuk bulaştırıcı kabul edilmez. Bu süre dolana kadar evdeki diğer küçük çocuklardan, gebe yakınlardan, kreşten uzak tutulması gerekir. Tedavi alınmazsa bulaştırıcılık öksürük başlangıcından itibaren 3 hafta sürebilir.
Hastane Yatış Kriterleri
Hangi bebek hastaneye yatırılmalı? AAP ve Türk Pediatri Kurumu önerilerine göre:
1. Tüm <3 ay bebekler, klinik tablo ne kadar hafif görünürse görünsün — apne riski nedeniyle gözlem şarttır
2. 3-6 ay bebekler, kriz şiddetli, beslenme bozulmuş, ya da sosyal endikasyon varsa
3. Apne (nefes durması) öyküsü olan her bebek
4. Siyanoz (mavileşme/morarma) olan her bebek
5. Kusma sonrası beslenememe + kilo kaybı
6. Akciğer iltihabı (pnömoni) bulguları
7. Konvulsiyon (havale) öyküsü
8. Aşı serisini tamamlamamış (hiç DTaP yapılmamış) bebekler
9. Erken doğmuş (prematüre) ya da kalp/akciğer hastalığı olan bebekler
Yatan bebeklerde takip; nabız oksijen ölçümü (pulse oksimetri), apne monitörü, gerektiğinde oksijen, ağır vakalarda solunum desteği şeklindedir.
Türkiye Boğmaca Aşı Takvimi (2024 GBP)
Türkiye'de boğmaca aşısı, Sağlık Bakanlığı Genişletilmiş Bağışıklama Programı (GBP) kapsamında 5'li karma aşı (DaBT-İPA-Hib) içinde ücretsiz uygulanır. Bu aşıda boğmaca, difteri, tetanos, çocuk felci ve Haemophilus influenzae tip b birlikte bulunur.
YaşAşıTipAçıklama
2. ayDaBT-İPA-Hib (1. doz)DTaP içerikliPrimer seri başlangıç
4. ayDaBT-İPA-Hib (2. doz)DTaP içerikliPrimer seri
6. ayDaBT-İPA-Hib (3. doz)DTaP içerikliPrimer seri tamamlanır
18. ayDaBT-İPA-Hib (rapel)DTaP içerikliBirinci pekiştirme dozu
4 yaş (ilkokul başlangıcı)DaBT-İPADTaP içerikliİkinci pekiştirme
13 yaşTd (erişkin tipi)Tdap önerilirDifteri-tetanos rapeli (ideal: Tdap)
Gebelik 27-36. haftaTdapErişkin tipi pertussisHer gebelik için ayrı doz, dünya kılavuzu
İki kavramı karıştırmamak lazım:
- DTaP: Difteri-Tetanos-aselüler Pertussis. Çocuklara verilir (yüksek antijen dozu).
- Tdap: Tetanos-difteri-aselüler Pertussis. Erişkinler ve gebelere verilir (düşük antijen dozu, daha az reaksiyon).
Gebelikte 27-36. Hafta Tdap Aşısı: Anneden Bebeğe Hayat Bağışı
Pertussis aşısı bebeğe ilk olarak 2. ayda yapılır. Yani bebeğin yaşamının ilk 8 haftası tamamen "savunmasız". Bu açığı kapatan tek müdahale, gebelikte 27-36. hafta arasında anneye yapılan Tdap aşısıdır.
Bilim arkasında ne var? Anne aşılandığında ürettiği antikorlar plasenta yoluyla bebeğe geçer. Bebek dünyaya zaten boğmacaya karşı pasif antikor stoğuyla doğar. Bu pasif koruma 2-3 ay sürer; tam da bebeğin kendi aşı serisi başlamadan en kırılgan olduğu dönem.
AAP (American Academy of Pediatrics) — Gebelikte Tdap Önerisi:** "Her gebelikte, tercihen 27-36. gebelik haftaları arasında, daha önce kaç doz Tdap yapıldığından bağımsız olarak, bir doz Tdap aşısı yapılmalıdır. Bu öneri yenidoğanı pertussisten korumak için kanıta dayalı en güçlü stratejidir."
Sıkça sorulan soru: "Geçen gebelikte Tdap olmuştum, bu gebelikte de yaptırmalı mıyım?" Evet. Antikorlar gebelik boyunca bebek için üretiliyor; her gebelikte ayrı doz şarttır. Bu CDC, AAP, WHO ve Türk Perinatoloji Derneği tarafından kabul gören standart yaklaşımdır.
Kokon Stratejisi (Cocoon Vaccination): Bebeğin Etrafına Bağışık Halka
Kokon, "koza" demektir. Kokon stratejisi (yakın temasın aşılanması); bebeğe doğrudan dokunamadığımız bir dönemde, bebeğin etrafındaki tüm yakın yetişkinleri aşılayarak ona bir "bağışık halka" çekmektir.
Hangi kişiler aşılanmalı?
1. Anne — Gebelikte 27-36. hafta Tdap (yapılmamışsa doğum sonrası en kısa sürede)
2. Baba — Son 5-10 yıl içinde Tdap olmadıysa derhal
3. Büyükanne ve büyükbaba — Bebeği görmeden 2 hafta önce ideal
4. Bebeğe bakan tüm yakınlar — Teyze, hala, dadı, evdeki yardımcı
5. Bebeğin kardeşleri — Aşı takvimleri eksik kalmamış olmalı
6. Bebeğin kaldığı evde sık duran herkes
Çalışmalar gösterir ki boğmacayı bebeğe en sık bulaştıran kişi anne (%30-40), ardından baba ve kardeşlerdir. Bu yüzden kokon her aile için bireysel olarak planlanmalıdır.
Pratik kokon planlaması — Doğum öncesi 4-6 hafta
KişiNe yapmalı?
Anne27-36. hafta arası Tdap
BabaDoğumdan en az 2 hafta önce Tdap (eski doz 5+ yıl geçtiyse)
Büyükanne/büyükbabaBebek görmeden en az 2 hafta önce Tdap
KardeşlerDTaP/Tdap takvimi eksiksiz olmalı
Dadı / yardımcıTdap istenmeli; mevsim grip aşısı da önerilir
Kardeş ve Okula Giden Çocuğun Bebeği Koruma
Aşılı kardeş bile boğmacayı eve taşıyabilir; çünkü aşı koruması yıllar içinde zayıflar (waning immunity). Bu nedenle:
- Kardeşin pekiştirme (rapel) dozları ihmal edilmemeli
- Kreş/okulda boğmaca vakası bildirilirse derhal pediatristle iletişime geçilmeli
- Kardeş öksürürse yenidoğanla yakın teması kısıtlamak (ideal: ayrı oda + maske + el hijyeni)
- 4 yaş rapeli ihmal edilmeden yapılmalı
Aşılı Çocukta "Breakthrough" Boğmaca: Aşılıyım Ama Hastalanabilir miyim?
Breakthrough enfeksiyon (atılım enfeksiyonu), aşılı bir kişinin yine de hafif boğmaca geçirmesidir. DTaP/Tdap aşısı %85-95 koruma sağlar; %100 değil. Yıllar içinde bu koruma azalır.
Aşılı çocukta boğmaca tablosu daha hafiftir:
- Klasik whoop sesi nadir
- Apne ve siyanoz nadir
- Hastane yatışı çok daha az
- Ölüm pratik olarak görülmez
- Süre genelde 2-4 hafta (klasik 6-12 hafta yerine)
Ancak bu hafif tablo bile aşılanmamış <6 ay bebek için ölümcül kaynak olabilir. Aşılı kardeş "biraz öksürüyor" diye dikkate alınmadığında, bebeğe pertussis bulaşma riski sürer. Bu yüzden ailede uzun süreli öksürük olan herkesin değerlendirilmesi gerekir.
Komplikasyonlar: Pnömoniden Ölüme Kadar
KomplikasyonSıklıkAçıklama
Akciğer iltihabı (pnömoni)%20-25 (<6 ay bebekte daha sık)En sık ölüm sebebi; sekonder bakteriyel
Apne (nefes durması)<6 ay bebekte çok sıkTek başına bile yatış endikasyonu
Konvulsiyon (havale)%1-3Hipoksi (oksijensizlik) zemininde
Pertussis ensefalopati (beyin etkilenmesi)<%1Nadir, ağır seyirli
Kemik kırığı (kaburga)Erişkin / büyük çocuktaŞiddetli öksürüğe bağlı
Subkonjonktival kanama (göz akı kanaması)SıkGenelde tehlikesiz, kendi geçer
Fıtık (herni)Erişkinde sıkKarın içi basınç artışı
İdrar kaçırmaErişkinde sıkŞiddetli krizlerde
Beslenme bozukluğu / kilo kaybıBebekte sıkKusmaya bağlı
Ölüm<6 ay bebekte %1-3Genelde pnömoni + pulmoner hipertansiyon
İzolasyon ve Temas Profilaksisi: Evde Ne Yapmalı?
Boğmaca tanılı bir bebek/çocuk evdeyse:
1. Tedavi başlangıcından 5 gün geçene kadar izolasyon — kreş yok, okul yok, kalabalık ziyaret yok
2. Aynı evdeki gebe / küçük bebek varsa temas profilaksisi (yakın temasa antibiyotik) önerilir; pediatrist/aile hekimi karar verir
3. Yakın temas eden tüm aile bireylerine semptom gözetimi (en az 21 gün)
4. Kreş/okula bilgi verilmeli (zorunlu bildirim hastalığı)
5. Aile içinde el hijyeni, çocuğun öksürürken dirsek/mendil kullanması, ortak oyuncak temizliği
6. Hasta çocuğun odası havalandırılmalı; doğrudan yenidoğanla aynı odada uyumamalı
7. Maske >2 yaş için yararlı; 2 yaşından küçükte boğulma riski nedeniyle kullanılmaz
Temas profilaksisi (post-exposure profilaksi); özellikle <1 yaş bebekler, gebeler ve aşı durumu eksik kişiler için tedavi dozunda makrolid (azitromisin) önerilir. Bu yaklaşımın amacı, bakteri çoğalmadan susturup bebek yakınında hastalık riskini sıfırlamaktır.
Evde Bakım: Beslenme, Uyku, Ne Zaman Acile?
Tanı konmuş ve evde takip edilen çocuk için ipuçları:
- Kriz sırasında bebek dik konumda tutulmalı (sırtüstü değil)
- Az sık değil, sık az beslenmeli — kusma sonrası tekrar denenmeli
- Su tüketimi artırılmalı (ateş yoksa bile)
- Hava nemli olmalı — kuru hava krizleri tetikler
- Sigara dumanı, parfüm, güçlü temizlik kokuları krizleri tetikleyebilir
- Kriz olduğu anda video çekilmesi pediatriste değerli bilgi verir
- Pulse oksimetre evde varsa kriz sonrası SpO₂ ölçülebilir (<%92 ise acile)
Acil servise başvurmayı geciktirmeyin: mavileşme, nefes durması (apne), 5 saniyeden uzun süren kriz, krizden sonra "uyuyup uyanmama" hâli, beslenememe, ateşin 38.5'i aşması, kasılma (havale), ciltte renk değişikliği.
Aşılanmamış Bebek Yakınında Boğmaca: Acil Senaryo
Eve gelen bir misafir 2 hafta sonra boğmaca tanısı aldıysa ve evde <6 ay bebek varsa:
1. Hemen pediatristi arayın
2. Bebeğe semptom olmasa bile temas profilaksisi (azitromisin) önerilebilir
3. Bebek 21 gün boyunca yakın izlemde tutulmalı
4. Eve gelen kişinin kimleri öptüğü, kucağa aldığı sorgulanmalı; halka genişletilmeli
5. Anne aşılı değilse acil Tdap önerilir
6. Bebeğin DTaP serisinde aksamayı önlemek için takvim sıkı takip edilir
Yaygın Yanlış Bilgiler: "Aşı Olunca Hiç Kapmaz", "Antibiyotik Kesemez"...
- Yanlış: "Aşılı çocuk hiç boğmaca olmaz." → Doğrusu: aşı %85-95 korur, hafif tablo görülebilir (breakthrough).
- Yanlış: "Anne aşı oldu, bebeği aşılamaya gerek yok." → Doğrusu: anne aşısı sadece ilk 2-3 ay korur; bebeğin kendi aşı serisi şarttır.
- Yanlış: "Antibiyotik öksürüğü hemen keser." → Doğrusu: erken evrede başlanırsa hafifletir; geç evrede sadece bulaştırıcılığı keser.
- Yanlış: "Boğmaca eski hastalıktır, kalmadı." → Doğrusu: 2024-2025 sezonunda dünya çapında 5-10 kat artış.
- Yanlış: "Doğal bağışıklık daha güçlü, çocuk geçirsin." → Doğrusu: doğal enfeksiyon <6 ay bebekte ölüm sebebi; ayrıca doğal bağışıklık da kalıcı değil (~7-15 yıl).
- Yanlış: "Şurup yeterli." → Doğrusu: öksürük şurupları boğmacada etkisiz; bal <1 yaşta zaten kontrendike.
Sıkça Sorulan Sorular
1) Bebeğim aşılı, yine boğmaca olabilir mi?
Olabilir; ancak çok daha hafif geçirir. Aşı %85-95 koruma sağlar. Aşılı çocukta whoop, apne ve siyanoz nadirdir; ölüm pratik olarak görülmez. Yine de kardeş gibi yakındaki aşılanmamış bebek için risk oluşturabileceğinden uzun süreli öksürük varsa hekime başvurmak gerekir.
2) Annem gebelikte Tdap oldu, bebeğim aşı olmadan önce korunur mu?
Evet, kısmen. Anne 27-36. hafta arasında Tdap olduysa, plasenta yoluyla bebeğe pasif antikor geçer. Bu koruma 2-3 ay yeterlidir. Ancak bebeğin kendi aşı serisi (2-4-6 ay DaBT) yine de eksiksiz yapılmalıdır. Anne aşısı, bebek aşısının yerini tutmaz.
3) Boğmaca ne kadar bulaşıcıdır?
Çok bulaşıcıdır. Bir hastadan ev içinde aşısız temasın hastalanma oranı %80-90'dır. Damlacık yoluyla 2-3 metreye kadar yayılır. Kataral evrede en bulaşıcıdır; tedavinin 5. gününden itibaren bulaştırıcılık biter.
4) Evde <6 ay bebek var, dışarıdan gelen yakın maske takmalı mı?
Solunum yolu enfeksiyonu olan, öksüren yakınlar için evet kesinlikle. Sağlıklı yakınlar için maske zorunlu değil; ancak kalabalıktan yeni gelen kişilerin elini yıkaması, üstünü değiştirmesi, bebeği öpmemesi temel kural olmalı. Yenidoğanı dudaktan öpmek hem boğmaca hem RSV (solunum sinsisyal virüsü) hem herpes açısından risklidir.
5) Kreşte boğmaca vakası bildirilirse ne yapmalıyım?
Pediatrist ya da aile hekimine danışın. Aşı takvimi tam ise ek aşı genelde gerekmez; eksikse hızlandırılmış doz uygulanabilir. Evde <1 yaş bebek varsa temas profilaksisi (azitromisin) gündeme gelebilir. 21 gün semptom gözetimi şart.
6) Doğumdan sonra ne zaman Tdap olabilirim?
Gebelikte yapmadıysanız doğumdan hemen sonra (ilk 24-72 saat içinde) yapılması önerilir. Emzirme döneminde Tdap güvenlidir; antikorlar süte de geçer (sınırlı oranda) ve emziren anne enfeksiyon kaynağı olmaktan çıkar.
7) Gebelikte Tdap aşısı güvenli mi?
Evet. CDC, AAP, WHO ve Türk Perinatoloji Derneği gebeliğin 27-36. haftaları arasında Tdap önerir. 25 yıllık veride hem anne hem fetüs için güvenlik kanıtlanmıştır. Ölü aşıdır, canlı aşı değildir; gebelikte serbestçe kullanılabilir.
8) Bebeğim öksürüyor, antibiyotik almak şart mı?
Boğmaca tanısı doğrulandıysa evet: antibiyotik tedavisi bulaştırıcılığı durdurur ve hastalığı kısaltma şansı verir. Tanı doğrulanmamış basit üst solunum yolu enfeksiyonunda gereksiz antibiyotik vermek hem mikrobiyom (bağırsak florası) hem antibiyotik direnci açısından zararlıdır. Karar mutlaka hekiminizin.
9) Aşı tedirginliğim var, riskler ne?
DTaP/Tdap aşısı modern pediatrinin en güvenli aşılarından biridir. En sık yan etki: aşı yerinde kızarıklık, ağrı, hafif ateş (24-48 saat). Ciddi yan etki çok nadirdir. Hastalığın kendisinin (boğmaca) <6 ay bebekte hastane yatışı %50'yi, ölüm %1-3'ü bulurken, aşıya bağlı ciddi yan etki binde birin altındadır. Risk-yarar dengesi tartışmasız aşı lehinedir.
10) Whoop sesi yoksa boğmaca olamaz mı?
Hayır, whoop yokluğu boğmacayı dışlamaz. Özellikle <6 ay bebeklerde whoop sesi sık duyulmaz; bunun yerine apne (kısa nefes durması) ya da sessiz krizler görülür. Aşılı çocuklarda da klasik whoop nadirdir. 2 haftadan uzun süren krizli öksürük + kusma sonrası tablosu varsa whoop olmasa bile boğmaca düşünülmeli ve PCR istenmelidir.
Sonuç: 4 Adımda Bebeğinizi Boğmacadan Koruyun
Boğmaca, "geçmişte kalmış" değil, 2025'in büyüyen tehdidi. <6 ay [bebek aşı](/blog/bebek-asi-takvimi-2024) serisini tamamlamadan korumasızdır; bu açığı sadece üç şey kapatır: gebelikte 27-36. hafta Tdap, kokon stratejisi, ve bebek için zamanında yapılan 2-4-6-18 ay aşı dozları.
1. Gebeyseniz veya gebelik düşünüyorsanız: 27-36. hafta arası Tdap aşınızı planlayın
2. Yeni doğum yaptıysanız: Yapılmadıysa hemen sonrası Tdap; eşinize, anne-babaya, kardeşlere kokon planı yapın
3. Bebeğiniz aşı yaşına geldiyse: 2-4-6 ay DaBT-İPA-Hib serisini ve 18 ay rapelini ihmal etmeyin
4. Şüpheli öksürük varsa: 2 haftadan uzun + krizli + kusma sonrası → pediatriste başvurun, PCR isteyin, antibiyotik geç kalmasın
Yazar uyarısı: Bu yazı bilgilendirme amaçlıdır. <6 aylık bebekte uzun süreli öksürük, kusma sonrası tablo, mavileşme (siyanoz), nefes durması (apne) durumunda derhal acil servise başvurun. Aşı takvimi, antibiyotik kullanımı ve temas profilaksisi kararları için pediatristinize danışın. Hekim muayenesinin yerini tutmaz.
*Kaynaklar: CDC Pertussis Surveillance & Reporting (2024-2025), WHO Pertussis Position Paper (2024 update), AAP Red Book (2024), Türkiye Sağlık Bakanlığı Genişletilmiş Bağışıklama Programı (GBP) güncel takvimi, Türk Pediatri Kurumu Aşı Takvimi Önerileri.*